ปัจจุบันการป้องกันมะเร็งปากมดลูกสามารถทำได้ด้วยการป้องกันแบบปฐมภูมิ (primary prevention) ในระยะที่ปากมดลูกยังไม่ติดเชื้อ HPV (human papillomavirus) ด้วยการหลีกเลี่ยงการมีเพศสัมพันธ์ที่ไม่ปลอดภัย เช่น ไม่ใส่ถุงยางอนามัยขณะมีเพศสัมพันธ์และการมีเพศสัมพันธ์แบบหลายคู่นอน หรือด้วยการฉีดวัคซีนป้องกันมะเร็งปากมดลูก (HPV vaccine) ขณะที่ในภาวะก่อนเป็นมะเร็ง (pre-cancer) ที่แบ่งระยะโรคตามความหนาของชั้นปากมดลูก ออกเป็นระยะ CIN 1 (cervical intraepithelial neoplasia 1), CIN 2 และ CIN 3 ซึ่งเป็นระยะที่เชื้อ HPV เข้าสู่ปากมดลูกแล้วและจะเปลี่ยนเซลล์ปากมดลูกให้มีความผิดปกติ ยังสามารถใช้การคัดกรองมะเร็งปากมดลูก (cervical screening) เป็นการป้องกันแบบทุติยภูมิ (secondary prevention) ได้ ซึ่งมีอยู่หลายวิธี ไม่ว่าจะเป็น VIA (Visual Inspection with Acetic acid) หรือการตรวจมะเร็งปากมดลูกด้วยกรดน้ำส้มสายชู, Pap smear และ HPV testing สำหรับในประเทศไทยปัจจุบันมีวิธีการต่างๆ ที่ใช้ในการตรวจคัดกรองมะเร็งปากมดลูก ได้แก่ conventional Pap smear, liquid-based cytology, VIA, HPV testing และ tests ใหม่ๆ อย่าง HPV genotyping และการตรวจ molecular markers ที่เริ่มเข้ามาบ้างแล้ว
Pap smear แบบดั้งเดิมหรือ conventional Pap ที่ใช้ไม้ปลายโค้งหยักในการปาดเก็บตัวอย่างเซลล์ปากมดลูก ซึ่งค้นคิดขึ้นมาเป็นครั้งแรกโดยนายแพทย์ George Nicholas Papanicolaou เมื่อราวๆ 70 ปีที่แล้ว ยังคงเป็นวิธีการตรวจคัดกรองมะเร็งปากมดลูกที่เป็นมาตรฐานที่ใช้กันแพร่หลายทั่วโลกในปัจจุบัน ซึ่งรวมถึงในประเทศไทยที่ส่วนใหญ่ใช้วิธีนี้ ขณะที่ VIA หรือการตรวจปากมดลูกหลังจากชโลมด้วยน้ำส้มสายชู เป็นวิธีที่มีราคาถูก ทำได้ง่ายและรู้ผลเร็ว จึงเหมาะสำหรับการใช้ในพื้นที่ทุรกันดาร ส่วน liquid-based cytology เป็นวิธีการตรวจหาเซลล์ผิดปกติที่ปากมดลูกเช่นเดียวกับ Pap smear แต่เซลล์ตัวอย่างจะถูกเก็บไว้ในขวดของเหลวหรือน้ำยาที่สามารถรักษาสภาพของเซลล์ตัวอย่างได้เป็นอย่างดี ซึ่งนอกจากจะใช้ตรวจหาความผิดปกติของเซลล์ปากมดลูกแล้ว ยังสามารถนำตัวอย่างสิ่งส่งตรวจที่เก็บไว้ในของเหลว ไปตรวจหาเชื้อ HPV หรือตรวจ biomarkers อื่นๆ ได้ด้วย อีกทั้งยังสามารถนำไปใช้ตรวจหาโรคติดเชื้อทางเพศสัมพันธ์ต่างๆ เช่น หนองในเทียม ได้เช่นกัน
สำหรับเชื้อ HPV ปัจจุบันพบว่ามีมากกว่า 100 สายพันธุ์ ซึ่งสามารถแบ่งออกเป็น 2 กลุ่ม คือ oncogenic (high risk) HPV genotypes ที่มีอยู่ประมาณ 15-20 สายพันธุ์ โดยสายพันธุ์ 16 และ 18 เป็นสาเหตุของมะเร็งปากมดลูกส่วนใหญ่ประมาณ 701% ในทั่วโลก ส่วน non-oncogenic (low risk) HPV genotypes มีสายพันธุ์หลักๆ อยู่ 2 สายพันธุ์ คือ สายพันธุ์ 6 และ 11 ที่เป็นสาเหตุของหูดที่อวัยวะเพศและหูดที่ทวารหนัก (anogenital warts) ขณะที่ในประเทศไทย มะเร็งปากมดลูกส่วนใหญ่กว่า 70% มีสาเหตุจากเชื้อ HPV สายพันธุ์ 16 และ 18 เช่นกัน
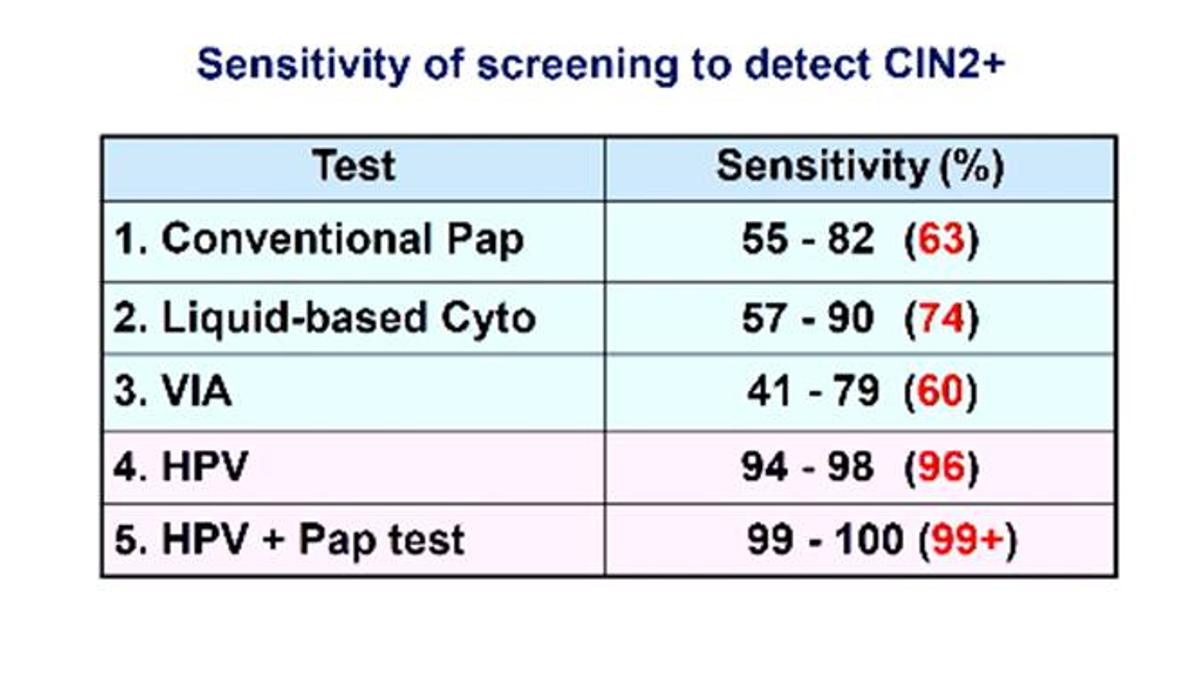
โดยหลักการของการคัดกรอง (screening) สิ่งสำคัญที่ต้องการมากที่สุดก็คือ test ที่มี sensitivity สูงๆ ซึ่งรวมถึงการคัดกรองมะเร็งปาดมดลูก โดยมีหลายการศึกษาเกี่ยวกับ sensitivity ของ tests ต่างๆ ที่มีให้สามารถเลือกใช้อยู่ค่อนข้างมาก ในการตรวจหารอยโรคของมะเร็งปากมดลูกตั้งแต่ระยะ CIN 2 ขึ้นไป พบว่า conventional Pap มี sensitivity ต่ำสุด คือประมาณ 63% ขณะที่การคัดกรองด้วยการตรวจหาเชื้อ HPV ร่วมกับ Pap test หรือ co-testing มี sensitivity สูงสุด คือกว่า 99% ส่วน liquid-based cytology มี sensitivity ประมาณ 74%, VIA มี sensitivity ประมาณ 60% และการคัดกรองด้วยการตรวจหาเชื้อ HPV มี sensitivity ประมาณ 96%
เมื่อพูดถึงการคัดกรองมะเร็งปากมดลูก มี 4 ประเด็นสำคัญที่ต้องทราบ คือ จะใช้ test ไหนดี, เมื่ออายุเท่าใดควรเริ่มตรวจคัดกรอง, ต้องได้รับการตรวจคัดกรองทุกปีหรือกี่ปีตรวจสักครั้ง และเมื่อใดควรเลิกตรวจคัดกรองมะเร็งปากมดลูก โดยหลักเกณฑ์สำหรับการตรวจคัดกรองมะเร็งปากมดลูกในสหรัฐอเมริกา (จาก guides ของทั้ง American Cancer Society (ACS), American Society for Colposcopy and Cervical Pathology (ASCCP) และ American Society for Clinical Pathology (ASCP) ในปี ค.ศ.2012) ใช้อายุเป็นตัวตั้ง (age-based) ด้วยการแนะนำให้ผู้หญิงที่มีอายุตั้งแต่ 21 ปีขึ้นไป ควรได้รับการตรวจคัดกรองมะเร็งปากมดลูก แต่หากมีอายุต่ำกว่า 21 ปี ไม่จำเป็นต้องได้รับการตรวจคัดกรองมะเร็งปากมดลูก ขณะที่ผู้หญิงอายุ 21-29 ปี แนะนำให้ตรวจ cytology (Pap smear) เพื่อคัดกรองมะเร็งปากมดลูกทุก 3 ปี ส่วนผู้หญิงที่มีอายุ 30-65 ปี สามารถเลือกตรวจด้วย Pap smear เพียงอย่างเดียวทุก 3 ปี หรือด้วย co-testing ของ Pap smear และการตรวจหาเชื้อ HPV ทุก 5 ปี และผู้หญิงที่มีอายุตั้งแต่ 65 ปีขึ้นไป ไม่จำเป็นต้องตรวจคัดกรองมะเร็งปากมดลูกหากการตรวจคัดกรองทุกครั้งที่ผ่านมามีผลเป็น negative มาโดยตลอด
ในการตรวจคัดกรองมะเร็งปากมดลูก มีแนวคิดที่สำคัญอย่างยิ่งก็คือ ไม่มีเชื้อ HPV เท่ากับว่าไม่มีมะเร็งปากมดลูก โดยมีการศึกษาที่แสดงให้เห็นว่าเมื่อตรวจคัดกรองแล้วไม่พบเชื้อ HPV มีความแม่นยำถึง 99.7% ว่าไม่มีมะเร็งปากมดลูก ซึ่งแนวคิดนี้ได้ถูกนำมาประยุกต์ใช้กับการใช้การตรวจหาเชื้อ HPV หรือ HPV testing ใน 3 options หรือ 3 บทบาทที่ใช้อยู่ในปัจจุบัน ประกอบด้วย option แรก คือ Cytology with reflex HPV โดยเริ่มต้นการตรวจคัดกรองด้วย cytology (Pap smear) และถ้ามีผล Pap smear ผิดปกติตั้งแต่ระดับ ASCUS (atypical squamous cells of undetermined significance) ขึ้นไป ก็ตามด้วยการตรวจหาเชื้อ HPV ขณะที่ option ที่สอง คือ Co-testing (Cytology + HPV) โดยตรวจคัดกรองด้วย cytology (Pap smear) และการตรวจหาเชื้อ HPV ไปพร้อมๆ กัน ส่วน option ที่สาม คือ Primary HPV screening โดยคัดกรองด้วยการตรวจหาเชื้อ HPV เพียงอย่างเดียว
Cytology with reflex HPV เป็น option ที่ใช้กันเป็นส่วนใหญ่ในประเทศไทย เริ่มจากการทำ Pap smear โดยหากมีผลเป็น negative Pap จะต่อด้วย routine screening ซึ่งสมาคมมะเร็งนรีเวชไทยและราชวิทยาลัยสูตินรีแพทย์แห่งประเทศไทยนำแนะให้ตรวจคัดกรองมะเร็งปากมดลูกเป็น routine screening ประมาณ 2-3 ปี แต่หากมีผลตรวจ cytology ออกเป็น ASCUS ที่อาจเป็นอะไรก็ได้ ซึ่งอาจเป็นปกติก็ได้ หรืออาจมีการติดเชื้อหรือการอักเสบ หรืออาจจะเป็นมะเร็งปากมดลูกก็ได้ การตรวจหาเชื้อ HPV ก็จะเข้ามามีบทบาทเป็นตัวชี้ขาด โดยหากมีผลตรวจ HPV เป็น negative เราสามารถเชื่อมั่นได้เกือบ 100% ว่าเซลล์ที่ผิดปกติไม่ได้เกิดจากเชื้อก่อมะเร็ง แต่หากมีผลตรวจ HPV เป็น positive ก็จะต้องตรวจวินิจฉัยต่อด้วยการทำ colposcopy คือการส่องกล้อง Colposcope เพื่อตัดชิ้นเนื้อบริเวณปากมดลูกมาตรวจทางพยาธิวิทยา ขณะเดียวกันหากมีผลตรวจ cytology พบว่าเนื้อเยื่อบริเวณปากมดลูกมีความผิดปกติของเซลล์ ไม่ว่าจะเป็นชนิด low-grade squamous intraepithelial lesion (LSIL) หรือ high-grade squamous intraepithelial lesion (HSIL) ก็จะต้องตรวจวินิจฉัยต่อด้วยการทำ colposcopy
ขณะที่ Co-testing strategy ที่เป็นการคัดกรองมะเร็งปากมดลุกด้วยการทำ Pap smear (cytology) ไปพร้อมๆ กับการตรวจหาเชื้อ HPV หากมีผลตรวจออกมาเป็น negative Pap และตรวจไม่พบเชื้อ HPV ก็ไม่ต้องทำอะไรต่อเลยและให้เข้าสู่ routine screening ตามปกติในทุก 5 ปีตามคำแนะนำทั้งในสหรัฐอเมริกาและในประเทศไทย ขณะที่หากมีผลตรวจ HPV เป็น positive และมีผลตรวจ cytology เป็นตั้งแต่ ASCUS ขึ้นไป ก็ต้องตรวจวินิจฉัยต่อด้วยการทำ colposcopy ส่วนในกรณีที่มีผลตรวจ cytology ออกมาเป็น NILM (negative for intraepithelial lesion or malignancy) คือมีผลตรวจ cytology เป็นปกติ แต่กลับตรวจพบเชื้อ HPV จาก HPV testing ซึ่งเป็นกรณีที่มีความท้าทายอย่างยิ่งสำหรับสรีแพทย์ที่จะอธิบายให้คนไข้เข้าใจ โดยมีคำแนะนำให้คนไข้ได้รับการตรวจคัดกรองซ้ำด้วย Co-testing ในอีก 12 เดือน
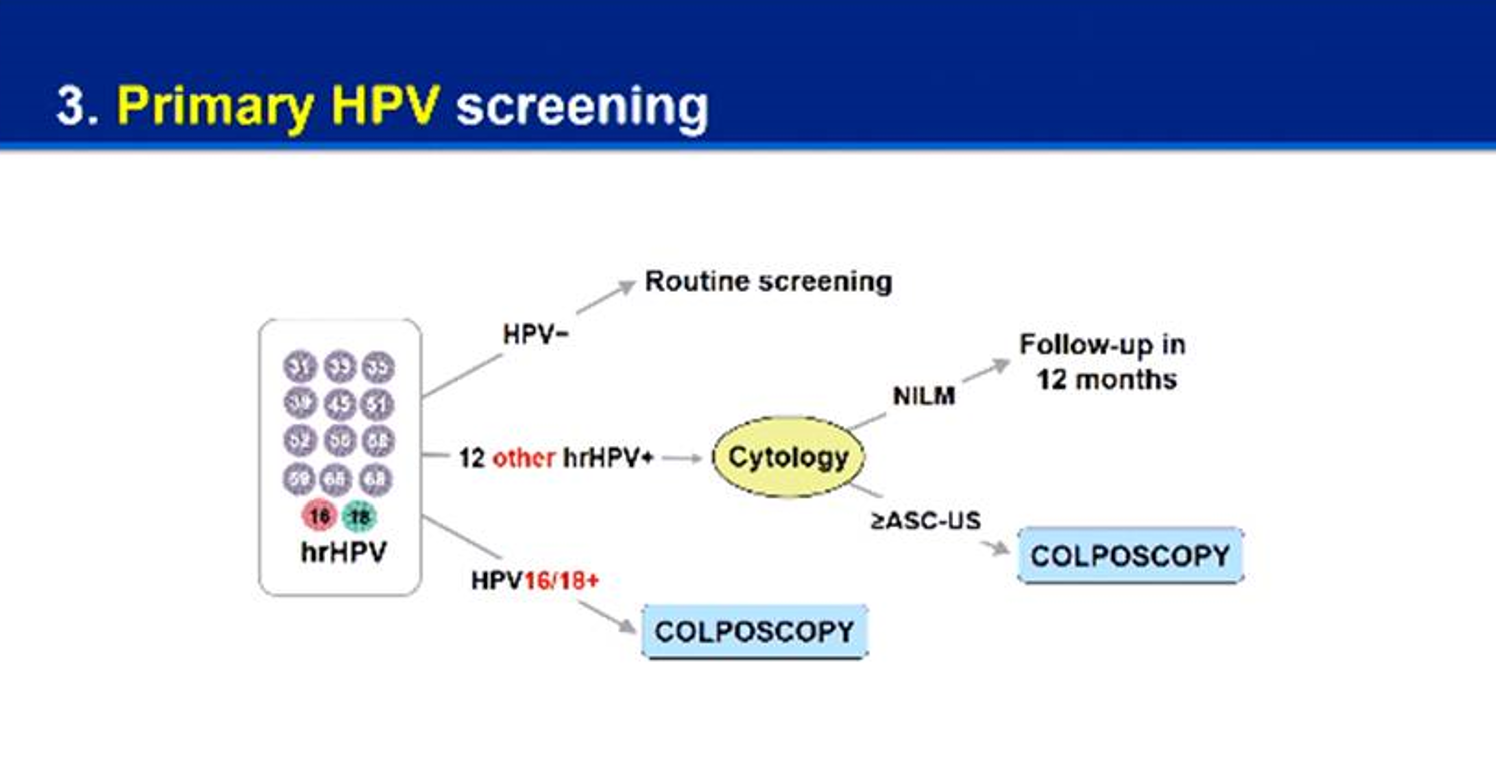
ส่วน strategy ที่สาม คือ primary HPV screening เป็นการตรวจคัดกรองมะเร็งปากมดลูกด้วย HPV testing ซึ่งเป็นวิธีการตรวจคัดกรองมะเร็งปากมดลูกที่กำลังได้รับความนิยมอยู่ในปัจจุบัน โดยเริ่มต้นด้วยการตรวจหาเชื้อ HPV เพียงอย่างเดียว ซึ่งหากผลตรวจไม่พบเชื้อ HPV เท่ากับว่าไม่มีมะเร็งปากมดลูก แต่หากผลตรวจพบเชื้อ HPV สายพันธุ์ 16 และ 18 จะต้องส่งตรวจยืนยันด้วยการทำ colposcopy ส่วนในกรณีที่ตรวจพบเชื้อ HPV สายพันธุ์อื่นๆ 12 สายพันธุ์ที่มีความเสี่ยงสูงเช่นกันที่จะทำให้เกิดมะเร็งปากมดลูก ก็ต้องตรวจต่อด้วย cytology ซึ่งหากมีผลตรวจออกมาเป็น NILM แนะนำให้ติดต่อคนไข้ต่อไปอีก 12 เดือน แต่หากมีผลออกมาเป็นตั้งแต่ ASCUS ขึ้นไป แนะนำให้ส่งตรวจต่อด้วย colposcopy
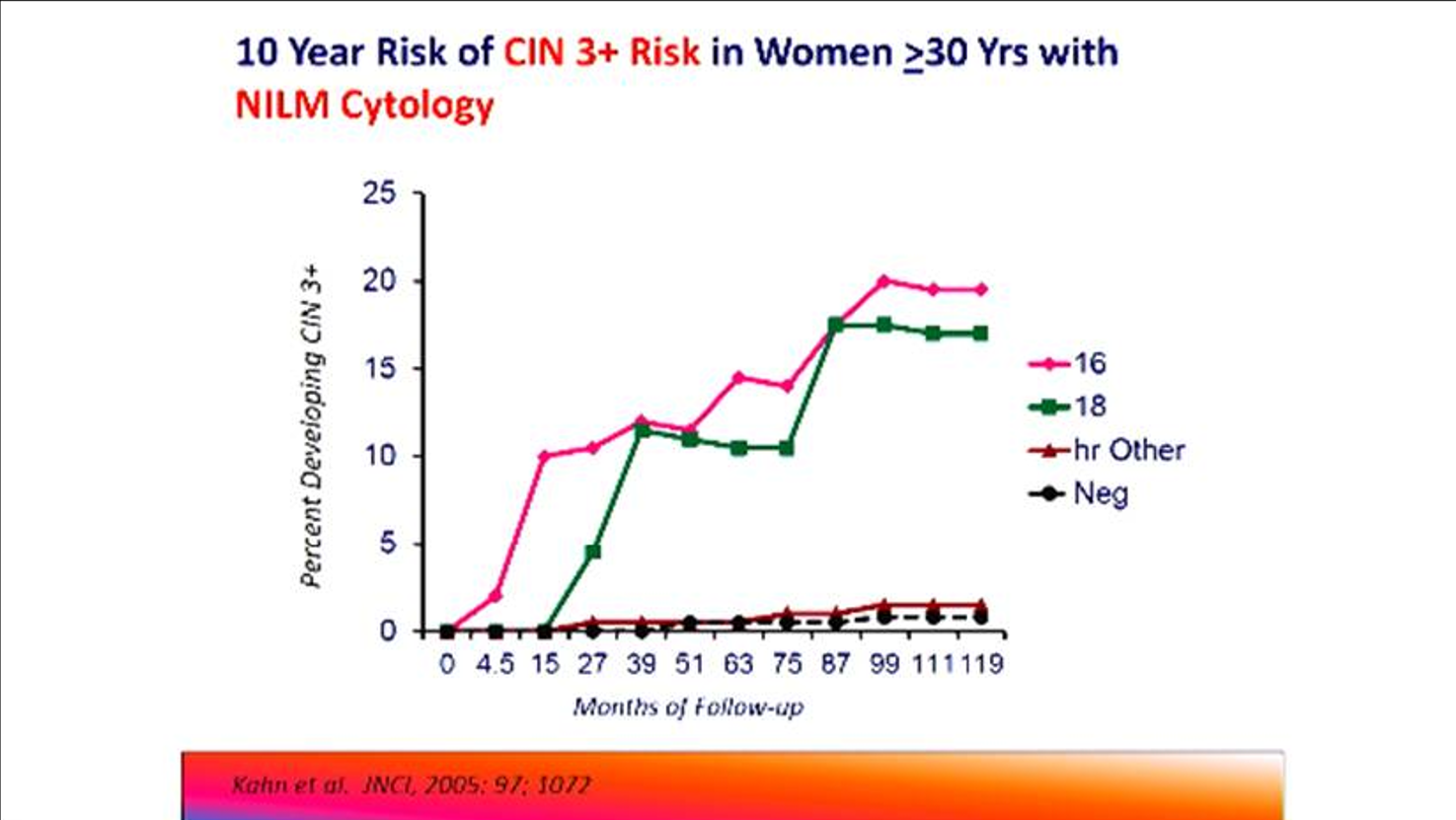
มีการศึกษาที่น่าสนใจของ Michelle J. Khan และคณะที่ตีพิมพ์ใน Journal of the National Cancer Institute (JNCI) ปี ค.ศ.2005 ซึ่งติดตามผู้หญิงอายุตั้งแต่ 30 ปีขึ้นจำนวนประมาณ 20,000 คนในสหรัฐอเมริกาเป็นเวลา 10 ปี (ปี ค.ศ.1989-1990) ที่เริ่มต้นมีผลตรวจ cytology (Pap smear) เป็นปกติ คือมีผลตรวจเป็น NILM แล้วได้รับการตรวจ HPV testing เพื่อหาเชื้อ oncogenic HPV 13 สายพันธุ์ ซึ่งรวมถึง HPV สายพันธุ์ 16 และ 18 โดยผลการศึกษาจากการติดตามผู้หญิงเหล่านี้เป็นเวลา 10 ปีพบว่าราวๆ 20% ของผู้หญิงที่ตรวจพบเชื้อ HPV สายพันธุ์ 16 มีการเกิดรอยโรคตั้งแต่ระยะ CIN 3 ไปจนถึงเป็นมะเร็งปากมดลูก และราวๆ 17% ของผู้หญิงที่ตรวจพบเชื้อ HPV สายพันธุ์ 18 มีการเกิดรอยโรคตั้งแต่ระยะ CIN 3 ไปจนถึงเป็นมะเร็งปากมดลูก ส่วนผู้หญิงที่มีผลตรวจ HPV testing เป็น positive แต่เป็น HPV สายพันธุ์อื่นๆ มีโอกาสเกิดมะเร็งปากมดลูกราวๆ 0.8% และสำหรับผู้หญิงที่มีผลตรวจ HPV testing เป็น negative มีโอกาสเกิดมะเร็งปากมดลูกเพียงแค่ราวๆ 0.3% การศึกษานี้แสดงให้เห็นถึงความสำคัญของการตรวจคัดกรองมะเร็งปากมดลูกด้วย HPV testing และความสัมพันธ์ระหว่างเชื้อ HPV สายพันธุ์ 16 และ 18 กับความเสี่ยงของการเกิดมะเร็งปากมดลูก
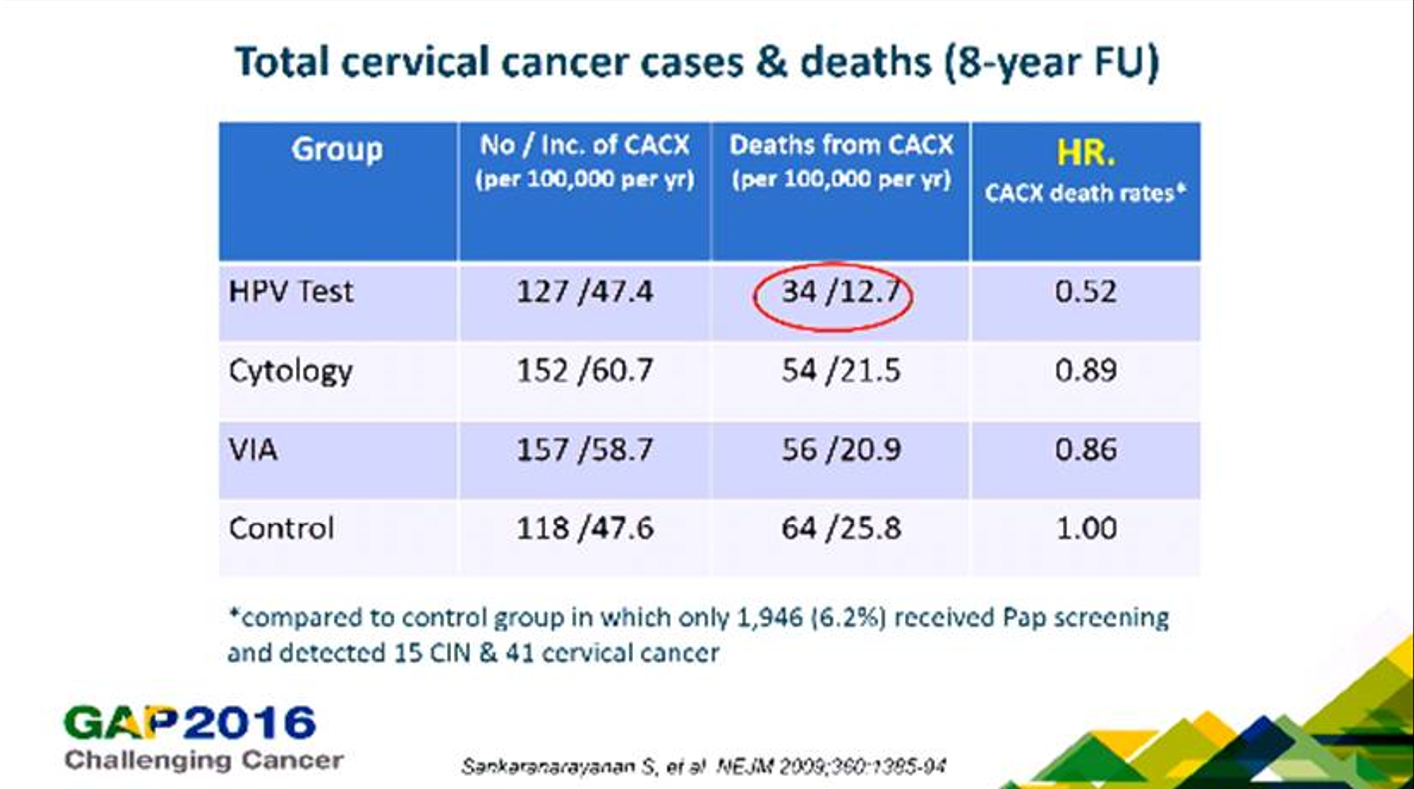
นอกจากนี้ ยังมีอีกการศึกษาขนาดใหญ่ในอินเดียที่อาจใช้อธิบายได้ว่าเหตุใด algorithm ของการตรวจคัดกรองมะเร็งปากมดลูกในปัจจุบันจึงมีแนวโน้มที่จะเปลี่ยนแปลงไปอย่างสิ้นเชิง ด้วยการที่ primary HPV testing เข้ามามีบทบาทแทนที่ testing ที่ใช้เป็นมาตรฐานอยู่เดิม โดยเป็นการศึกษาของ Rengaswamy Sankaranarayanan และคณะที่ตีพิมพ์ใน New England Journal of Medicine (NEJM) ปี ค.ศ.2009 ในสตรีชาวอินเดียอายุตั้งแต่ 35 ปีขึ้นไปที่อาศัยอยู่ในพื้นที่ชนบทจำนวนรวมกันถึงประมาณ 130,000 คนที่ได้รับการตรวจคัดกรองมะเร็งปากมดลูกครั้งเดียวในชีวิต แบ่งออกเป็น 3 กลุ่ม คือ กลุ่มที่ได้รับการตรวจด้วย HPV testing เพียงอย่างเดียวประมาณ 34,000 คน, กลุ่มที่ได้รับการตรวจด้วย cytologic testing เพียงอย่างเดียวประมาณ 32,000 คนและกลุ่มที่ได้รับการตรวจด้วย VIA ประมาณ 34,000 คน โดยผลการศึกษาจากการติดตามผู้หญิงเหล่านี้ไปเป็นเวลา 8 ปี (ปี ค.ศ.2000-2007) พบว่ากลุ่มที่ได้รับ HPV testing มีการเสียชีวิตจากมะเร็งปากมดลูก 34 คน (12.7%) เทียบกับ 64 คน (25.8%) ของกลุ่มควบคุมจำนวนประมาณ 31,000 คนที่ไม่ได้รับการตรวจคัดกรองด้วยอะไรเลย ขณะที่กลุ่มที่ได้รับ cytologic testing มีการเสียชีวิตจากมะเร็งปากมดลูก 54 คน (21.5%) เทียบกับกลุ่มควบคุม ส่วนกลุ่มที่ได้รับการตรวจคัดกรองด้วย VIA มีการเสียชีวิตจากมะเร็งปากมดลูก 56 คน (20.9%) เทียบกับกลุ่มควบคุม นอกจากนี้ ที่สำคัญก็คือจากการติดตามผู้หญิงจำนวนประมาณ 24,000 คนในกลุ่มที่ได้รับการตรวจ HPV testing แล้วมีผลตรวจเป็น negative เป็นเวลา 8 ปี พบว่ามีเพียงแค่ 8 คนที่เกิดมะเร็งปากมดลูก แต่ไม่มีใครเสียชีวิตจากมะเร็งปากมดลูกเลย การศึกษานี้แสดงให้เห็นว่า HPV testing มีความเหนือกว่า cytologic testing และ VIA อย่างชัดเจน และสามารถลดอัตราการเสียชีวิตจากมะเร็งปากมดลูกได้ถึง 50% อีกทั้ง HPV testing ยังให้ความมั่นใจได้ว่าจะไม่มีผู้หญิงคนใดเลยที่จะเสียชีวิตจากมะเร็งปากมดลูกเมื่อมีผลตรวจ HPV testing เป็น negative
สำหรับ HPV testing นอกจาก first-generation HPV testing ที่รายงานผลเป็น pooled results หรือแบบเหมารวมของการตรวจเชื้อ HPV ที่เป็น high-risk oncogenic HPV 14 สายพันธุ์ ซึ่งรวมถึงสายพันธุ์ 16 และ 18 ปัจจุบันมี second-generation HPV testing ออกสู่ตลาดแล้ว ซึ่งสามารถรายงานผลตรวจ HPV ได้ถึง 3 อย่างพร้อมๆ กันในการตรวจเพียงครั้งเดียว ประกอบด้วย channel ที่ 1 รายงานผลตรวจเชื้อ HIV 12 สายพันธุ์ที่จัดเป็น high-risk oncogenic HPV genotypes เช่น 31, 35, 45, 58 และ 68 ขณะที่ channel ที่ 2 และ 3 จะรายงานผลตรวจเชื้อ HPV สายพันธุ์ที่มีความเสี่ยงมากที่สุดของการเป็นมะเร็งปากมดลูกโดยเฉพาะ คือ HPV สายพันธุ์ 16 และ 18 ตามลำดับ พร้อมกันนี้ ยังประกอบด้วย channel ที่ 4 รายงานผลตรวจ β–globin (เป็น internal sample adequacy control)
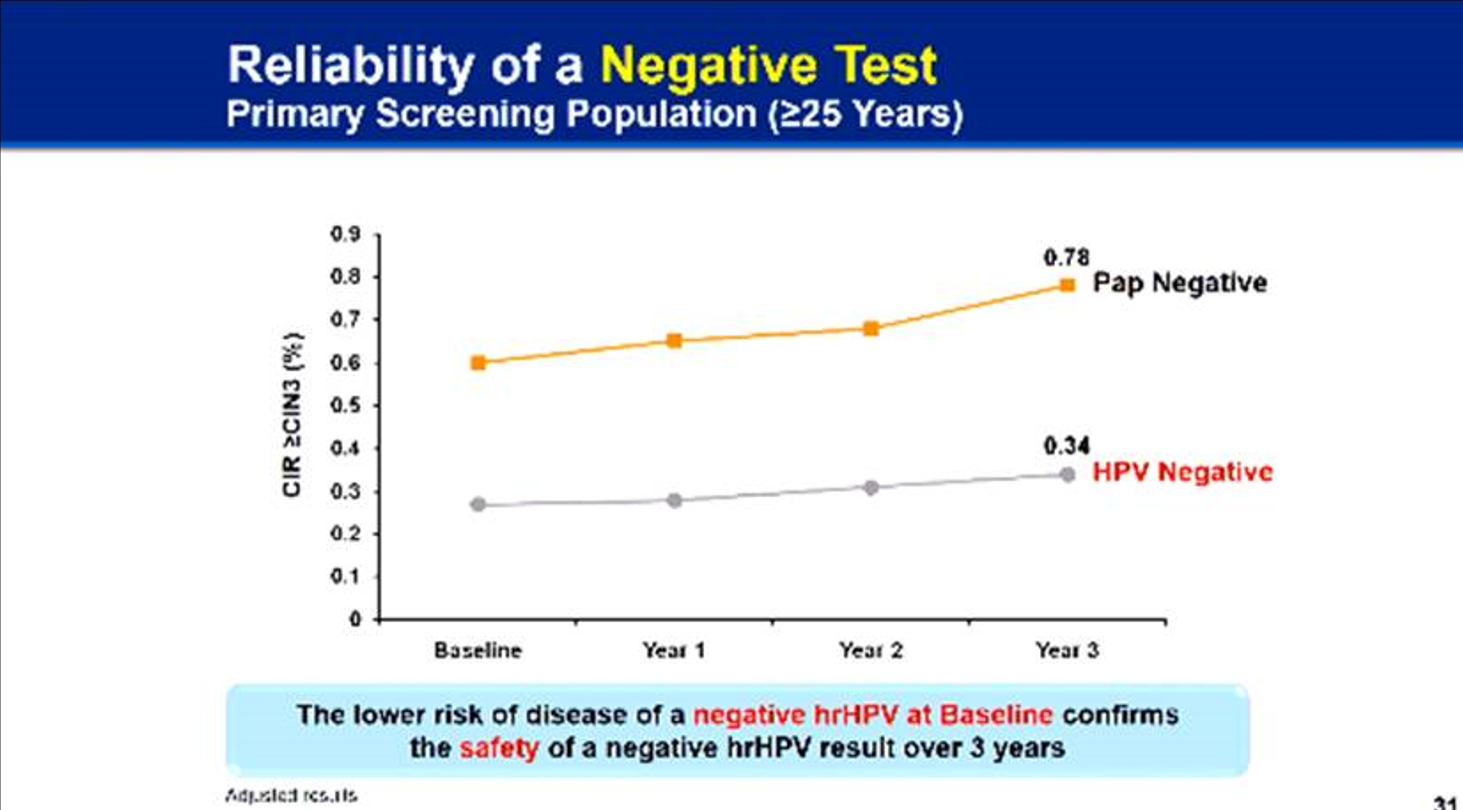
ในปี ค.ศ.2014 เมื่อคณะกรรมการอาหารและยาของสหรัฐอเมริกา (US Food and Drug Administration) หรือ FDA ให้การรับรอง Cobas HPV test สำหรับใช้เป็น primary cervical cancer screening นับเป็นจุดเริ่มต้นของ paradigm shift หรือการเปลี่ยนแปลงความคิดในการตรวจคัดกรองมะเร็งปากมดลูกจากเดิมที่ใช้ Pap smear เป็นหลัก ไปสู่การใช้ HPV test เป็น primary cervical cancer screening โดยมีข้อมูลสนับสนุนจากการศึกษาทางคลินิกที่มีชื่อว่า ATHENA (Addressing THE Need for Advanced HPV Diagnostics) ที่ติดตามคนไข้เป็นเวลา 3 ปี พบว่าในกรณีที่เมื่อเริ่มต้นการศึกษาหากมีผลตรวจ Pap smear เป็น negative หลังจากติดตามคนไข้ไปเป็นเวลา 3 ปี มีโอกาสเกิดรอยโรคตั้งแต่ระยะ CIN 3 ขึ้นไปจนถึงเป็นมะเร็งปากมดลูก 0.78% แต่หากเมื่อเริ่มต้นการศึกษามีผลตรวจ HPV testing เป็น negative หลังจากติดตามคนไข้ไปเป็นเวลา 3 ปี มีโอกาสเกิดรอยโรคตั้งแต่ระยะ CIN 3 ขึ้นไปจนถึงเป็นมะเร็งปากมดลูกแค่เพียง 0.34% ซึ่งแสดงให้เห็นว่าผลตรวจที่เป็น negative จากการตรวจด้วย HPV testing มีความน่าเชื่อถือหรือสามารถให้ความมั่นใจได้ดีกว่า negative test จากการตรวจด้วย Pap smear
ดังนั้น ใน guidelines ปี ค.ศ.2015 ของ Society of Gynecologic Oncology (SGO) และ American Society for Colposcopy and Cervical Pathology (ASCCP) จึงมีคำแนะนำรับรองการใช้ primary HPV screening ในการตรวจคัดกรองมะเร็งปากมดลูก ซึ่งในประเทศไทยก็มีการนำเอาคำแนะนำดังกล่าวมาใช้ด้วยเช่นกัน ขณะเดียวกันเกี่ยวกับประเด็นเรื่องความคุ้มค่าของการใช้ primary HPV screening ในประเทศไทย ก็มีการศึกษาของผู้บรรยายและคณะที่ตีพิมพ์ใน Gynecologic Oncology Reports ปี ค.ศ.2017 ซึ่งใช้ Markov model ในการเปรียบเทียบ 3 strategies ของการตรวจคัดกรองมะเร็งปากมดลูก ได้แก่ HPV 16/18 genotyping (second-generation HPV testing), high-risk HPV test alone (first-generation HPV testing) และ cytology (Pap smear) พบว่า high-risk HPV test มีความคุ้มค่ามากที่สุด ขณะที่ cytology (Pap smear) มีความคุ้มค่าน้อยที่สุด ดังนั้น การศึกษานี้จึงสนับสนุนการใช้ HPV testing เป็น primary cervical cancer screening ในประเทศไทย ซึ่งล่าสุดกระทรวงสาธารณสุขก็ให้การสนับสนุนในเรื่องนี้
โดยสรุป HPV testing มี 3 บทบาท ได้แก่ Pap + Reflex HPV, Co-testing และ primary HPV screening โดยมีข้อมูลสนับสนุนทั้งในต่างประเทศและในประเทศไทยว่า primary HPV testing มีความเหนือกว่าในการลดอุบัติการณ์ของมะเร็งปากมดลูกและการเสียชีวิตจากมะเร็งปากมดลูกเมื่อเทียบกับ cytologic testing และ VIA ขณะเดียวกันก็มีแนวโน้มที่ชัดเจนว่า HPV testing กำลังจะกลายเป็น front-line testing ในการตรวจคัดกรองมะเร็งปากมดลูก นอกจากนี้ยังมีข้อมูลในแง่ cost-effectiveness ที่ยืนยันว่า HPV testing มีความคุ้มค่าในการใช้เป็น primary cervical cancer screening สำหรับประเทศไทย







